Las lesiones en el plexo braquial, con frecuencia sufridas durante partos difíciles, pueden conducir a deficiencias y discapacidades. Sin embargo, muchos nacimientos traumáticos – junto con casos severos de daño nervioso – se pueden evitar perfectamente.
- Más de cuatro décadas de experiencia legal confiable.
- Nuestros abogados han asegurado millones en compensación.
- Llámenos hoy para una consulta gratuita sin compromiso.
Creemos que cada niño merece una voz. Nuestros abogados experimentados en negligencia profesional pueden ayudar.
Lesiones severas de nacimiento son sorprendentemente comunes, pero cada niño – y su familia – merecen ser tratados individualmente.
"Brilliante." Me mantuvieron informado durante todo el proceso hasta el acuerdo. ¡Buena gente!
Durante partos traumáticos, algunos infantes sufren lesiones en el plexo braquial, un grupo de nervios que transmite señales eléctricas entre la columna vertebral y el hombro, el brazo y la mano. Las lesiones en el plexo braquial pueden causar parálisis o debilidad - algunas veces discapacidad permanente - en la extremidad afectada.
¿Qué es una lesión en el plexo braquial?
La mayoría de los bebés sufren lesiones en el plexo braquial durante el proceso del parto, con frecuencia como resultado de una intervención obstétrica. Cuando un infante se atasca en el canal de parto, algunos obstetras intentan reposicionar el cuerpo del bebé manualmente. En algunos casos, estas maniobras implican tirar de los brazos, el hombro o la cabeza del bebé. Aunque cantidades razonables de fuerza pueden estirar los nervios del plexo braquial, la fuerza excesiva puede lesionar gravemente los nervios.
Las lesiones menores generalmente resultan en debilidad o parálisis del brazo, pero estos síntomas a menudo desaparecen varios días o semanas después del nacimiento de un niño. Afortunadamente, casi la mitad de todos los niños que sufren lesiones en el plexo braquial durante el parto se curarán naturalmente con el tiempo. La mayoría no requerirá ningún tratamiento médico, aunque algunas familias se verán agobiadas por los costosos regímenes de fisioterapia. Otros niños, por otro lado, quedarán con discapacidades de por vida, incluyendo trastornos severos de "parálisis", como:
- Parálisis de Erb
- Parálisis de Klumpke
Las lesiones graves pueden conducir a parálisis permanente y a una pérdida total de sensibilidad en la extremidad afectada.

Lesiones nerviosas: Estiramiento, ruptura o desgarro
En un nivel fundamental, hay tres maneras principales en que un nervio puede ser lesionado:
- Neurapraxia - cuando un nervio se estira dentro de la médula espinal, pero no se rompe por completo. La neurapraxia es la forma más común de lesión nerviosa y también la menos severa. En los niños, las lesiones del plexo braquial tipo neurapraxia generalmente sanan por sí solas después de varios meses.
- Ruptura – cuando un nervio se estira al punto de romperse. Las lesiones de tipo ruptura generalmente no sanan por su propia cuenta y probablemente requieren intervención médica.
- Avulsión – cuando un nervio es arrancado de la propia médula espinal. Las avulsiones son el tipo más serio de lesión nerviosa. En muchos casos, las avulsiones no se pueden reparar quirúrgicamente, aunque los cirujanos han encontrado cierto éxito con los injertos de nervios.
Mientras las lesiones de tipo neurapraxia generalmente sanan naturalmente, una complicación secundaria puede hacer necesaria una cirugía. A medida que los nervios lesionados sanan, empiezan a producir tejido cicatrizante. El exceso de ese tejido cicatrizante oprime el nervio, lo que puede conducir al dolor, e impedir su habilidad de transmitir impulsos eléctricos. Una intervención puede ser requerida para remover ese tejido cicatrizante y para reconectar el nervio a los músculos que controla.
Tipos de lesiones del plexo braquial
Las consecuencias a largo plazo del trauma en el plexo braquial dependen tanto de cuales nervios se han lesionado como de la gravedad de la lesión, según la medicina de Johns Hopkins. Las lesiones del plexo braquial con frecuencia se denominan parálisis del plexo braquial, ya que provocan al menos cierto grado de parálisis.
Como un grupo de nervios, el plexo braquial permite el movimiento y la sensibilidad en el hombro, el brazo, el codo, la muñeca y la mano. Cada fibra nerviosa inicia en una vértebra diferente de la médula espinal, y los investigadores definen dos grupos básicos de estos nervios.
Los dos nervios que inician en la vértebra C5 y C6, más arriba en el cuello, corresponden al plexo braquial superior. Los nervios del plexo braquial superior controlan el movimiento del hombro, el bícep y el codo. Debajo de esos dos nervios se encuentran otros tres nervios, que se originan en las vértebras C7, C8 y T1, a las cuales los doctores denominan el plexo braquial inferior. Los nervios del plexo braquial inferior controlan el movimiento en la muñeca, la mano y los dedos.
Parálisis de Erb
La mayoría de los niños que sufren lesiones en el plexo braquial tendrán los nervios del plaxo braquial superior lesionados. En el lado afectado, un niño puede ser incapaz de mover el hombro, pero puede mantener control sobre sus dedos. La condición resultante es frecuentemente llamada parálisis de Erb en honor al médico alemán que identificó la lesión por primera vez.
Muchos investigadores limitan la definición de la parálisis de Erb a las lesiones en las cuales los nervios C5 y C6 han sido completamente cortados, en lugar de estirados o desgarrados al mínimo.
Complicaciones y efectos a largo plazo
La pérdida de sensibilidad y movimiento en el brazo afectado son los efectos más comunes y directos de la parálisis de Erb. Sin embargo, muchos de los músculos de los brazos es posible que se atrofien sin fisioterapia frecuente, lo cual puede conducir a impedimentos adicionales en el movimiento y control muscular.
Las lesiones del plexo braquial sufridas a temprana edad pueden afectar el desarrollo del brazo del niño. Aunque las deficiencias neurológicas y musculares son más pronunciadas, el sistema cardiovascular de un bebé también puede verse afectado. En algunos casos, los vasos sanguíneos que irrigan el brazo afectado no se desarrollan adecuadamente, lo que provoca problemas con la regulación de la temperatura y la cicatrización de heridas.
La parálisis de Erb no es necesariamente permanente. En casos menores del trastorno, los niños pueden experimentar sólo parálisis parcial que se resuelve en el transcurso de varios meses. La curación puede ocurrir por sí sola, aunque muchos niños requieren la intervención de especialistas médicos para mejorar el control muscular.
Parálisis de Klumpke
La parálisis de Klumpke involucra cierto nivel de lesión en los nervios inferiores del plexo braquial, aquellos que inician en la vértebra C8 y T1. Los niños pueden quedar con deficiencias en la muñeca, la mano y los dedos.
En el síndrome de Horner, una condición asociada causada por lesiones más graves al nervio T1 y a un conjunto de nervios faciales, los niños presentarán síntomas adicionales. Más allá de las deficiencias en la mano y la muñeca, las personas con el síndrome de Horner generalmente tienen un párpado caído y una pupila permanentemente contraída en el lado afectado.
Los síntomas de lesión en el plexo braquial en infantes
Debido a que los síntomas y las señales de una lesión en el plexo braquial pueden variar, los médicos con frecuencia diagnostican la condición comparando las capacidades de un brazo con las del otro brazo. Diferencias significativas en rangos de movimiento y habilidades de agarre pueden ser un signo de que ha ocurrido un daño en el nervio. Otros síntomas potenciales incluyen:
- Posición anormal del brazo, de la muñeca o de la mano. En casos de parálisis de Erb, el brazo se voltea hacia dentro y se mantiene cerca del cuerpo.
- Codo continuamente doblado
- Debilidad o flojera en el brazo
- Dificultad para mover el brazo sin ayuda
- Dificultad para controlar el movimiento del brazo
Las respuestas por reflejo de un bebé también pueden verse afectadas por una lesión en el plexo braquial. Las deficiencias en el reflejo Moro son particularmente comunes. En sus primeros meses de vida, la mayoría de los niños responden automáticamente a las sensaciones de caídas. El reflejo Moro es una reacción natural, iniciada por una pérdida repentina de apoyo, en la cual los brazos del niño se extienden hacia afuera y luego se cierran apretados contra el pecho de nuevo. En los bebés con una lesión en el plexo braquial, este reflejo generalmente se ve afectado, si no totalmente ausente.
Causas de lesión en el plexo braquial: Distocia de hombro
Las lesiones en el plexo braquial son particularmente comunes en casos de distocia de hombro.
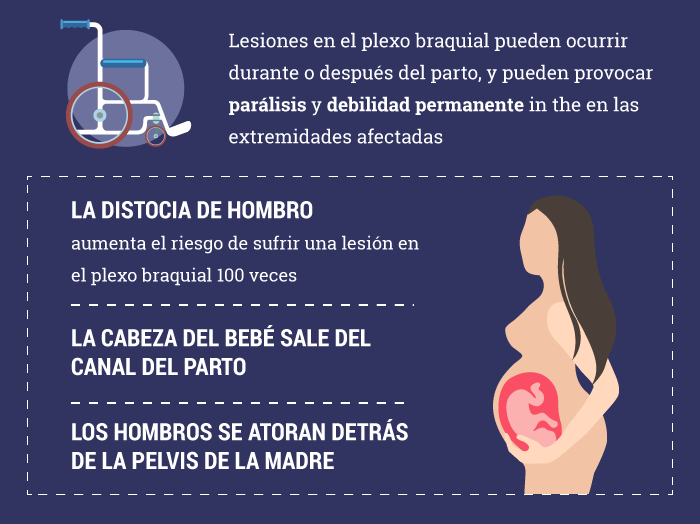
La distocia de hombro es una complicación del parto en la cual la cabeza de un niño emerge del canal de parto, pero sus hombros se atoran detrás de la pelvis de la madre. Para prevenir complicaciones adicionales, incluyendo la privación de oxígeno fetal, los obstetras casi siempre intervienen manualmente, usando sus manos para guiar el cuerpo del bebé a través del canal de parto.
Mientras que la presión suave es con frecuencia un requisito necesario, aunque indeseable, bajo las circunstancias los médicos deben usar toda precaución razonable para prevenir lesiones al bebé.
Controlando la distocia de hombro
Observaciones físicas simples deberían ser suficientes para diagnosticar la distocia de hombro. Muchos médicos se refieren a los síntomas clásicos de la enfermedad como la “señal de la tortuga”. La cabeza del bebé saldrá de la vagina y luego se regresará hacia el canal de parto, un movimiento repentino que a menudo hace que las mejillas del niño se hinchen. A los ojos de algunos, esta secuencia de eventos se parece mucho a una tortuga que saca su cabeza y luego regresa a la seguridad de su caparazón.
Sin embargo, una vez se reconoce la distocia de hombro, la complicación se convierte en una emergencia médica. Es de particular importancia asegurarse de que el niño nazca antes de que el cordón umbilical se cierre por la presión, cortando el suministro de oxígeno al niño. Sin embargo, ya que la intervención obstétrica puede perjudicar por sí misma, incluyendo lesiones en el plexo braquial, los médicos deben ser extremadamente cuidadosos para asegurarse de prevenir lesiones innecesarias.
HELPERR
Los obstetras incluso han desarrollado un dispositivo mnemotécnico que esboza posibles soluciones en el caso de la distocia de hombro, HELPERR:
- H – Llamada para pedir ayuda
La mayoría de los hospitales tienen un plan preestablecido en caso de que ocurra una distocia de hombro u otra complicación en el parto. Equipos y personal necesario deben ser llamados a la sala de partos. En la mayoría de los casos, usualmente se solicita la presencia de un anestesiólogo y un especialista en reanimación neonatal.
- E – Evaluación para episiotomía
Una episiotomía es una incisión quirúrgica en el área del músculo entre el ano y la vagina, destinada a ensanchar la abertura vaginal y aumentar el espacio del canal de parto a un bebé. La episiotomía no es realmente necesaria en muchos casos de distocia de hombro, ya que los hombros se han atascado detrás del hueso pélvico, no en la región muscular del perineo. Sin embargo, a menudo se instruye a los obstetras para que evalúen la situación caso por caso. La episiotomía puede estar indicada si un obstetra necesita más espacio para realizar maniobras de reposicionamiento manual.
- L – Piernas
La mayoría de los obstetras están de acuerdo en que la maniobra de McRoberts es un primer paso apropiado para tratar la distocia de hombro. En la maniobra de McRoberts, se instruye a la madre para que lleve sus rodillas al pecho (a menudo "rodillas a pezones" es la instrucción exacta), para simular una posición en cuclillas. Esto puede aumentar la abertura pélvica y evitar las obstrucciones al nacimiento del niño. Se cree que la maniobra de McRoberts por sí sola resuelve hasta el 40% de los casos de distocia de hombro, según Advanced Life Support in Obstetrics (ALSO), un programa de capacitación para proveedores de atención médica de maternidad.
- P – Presión suprapúbica
Mientras el obstetra del parto ejerce una suave tracción hacia abajo a la cabeza del niño, se aconseja a un asistente que empuje hacia abajo por encima del pubis de la madre. Lo ideal es que la presión se aplique durante 30 a 60 segundos, directamente sobre el hombro del niño, en un patrón rítmico. La presión suprapúbica tiene la intención de coaccionar suavemente al feto para que acerque el hombro atorado a su cuerpo, permitiendo así que todo el cuerpo pase por debajo del hueso púbico.
- E – Entrar
Si los métodos externos tienen poco efecto, se aconseja a los obstetras intentar maniobras internas con precaución. Si bien se han descrito diferentes métodos y al menos cuatro permanecen en la práctica común, todas estas maniobras tienen la intención de mover el hombro atascado lejos del punto de obstrucción.
- R – Retirar el brazo posterior
En esta técnica, el obstetra introduce su mano dentro de la vagina, intentando ubicar el brazo del feto que no está atascado. Después de encontrar el brazo, se debe doblar el codo del niño sobre el pecho. El programa de Soporte Vital Avanzado en Obstetricia (Advanced Life Support in Obstetrics, ALSO) aconseja a los médicos que agarren el antebrazo del niño, en lugar de la parte superior del brazo, para evitar que se rompa el hueso. Si se realiza correctamente, el brazo del niño se puede liberar del canal de parto, girando al niño y liberando su hombro atascado. Los obstetras rara vez intentan esta maniobra, hasta cuando otras estrategias han fallado en un alumbramiento seguro. Por razones obvias, el parto de la parte posterior del brazo de un bebé presenta un riesgo significativo de lesión al nacer.
- R – Girar a la madre y parto de hombro posterior
En esta maniobra, la madre se da la vuelta y se pone en cuatro, con sus rodillas bajo su pecho. ALSO considera esta versión “en cuatro” de la maniobra de McRoberts como “segura, rápida y efectiva”. Aunque los investigadores aún no tienen claro por qué la técnica funciona, el hombro del niño con frecuencia se desplaza a medida que la madre gira, lo que aumenta el tamaño de la salida pélvica. Es probable que la gravedad también juegue un papel, junto con una tracción suave sobre la cabeza del niño por parte de un obstetra competente.
Con cuidado especializado, muchos casos de distocia de hombro se pueden resolver sin que el bebé sufra una lesión permanente. Sin embargo, la fuerza excesiva y el tirón son propensos a sobrecargar los nervios del plexo braquial que pasan a través del hombro del bebé, lo que potencialmente conduce a una discapacidad de por vida.
¿Se puede prevenir la distocia de hombro?
La distocia de hombro es bastante difícil de predecir, aunque los investigadores han identificado un número de factores de riesgo que aumentan la probabilidad de una complicación en el parto:
- Partos de nalgas, en los cuales el bebé entra al canal de parto con los pies por delante, a menudo con los brazos extendidos sobre la cabeza. A medida que el bebé avanza a través del canal de parto, las presiones ejercidas por las paredes vaginales y el cuello uterino pueden apretar los brazos, provocando que se presente daño en el plexo braquial.
- Condiciones de salud de la madre, como diabetes, obesidad y miomas uterinos
- Partos asistidos, en los cuales se usan fórceps o extracción con ventosa para sacar al bebé del canal de parto
- Embarazos de gemelos o múltiples
- Macrosomía fetal, en la cual un niño es mucho más grande que el bebé promedio.
Incluso con estos factores de riesgo en mente, la distocia de hombro frecuentemente es una sorpresa tanto para los obstetras como para las madres. Medidas preventivas, incluyendo cesáreas programadas, no están muy bien respaldadas por la literatura médica. Investigadores de las Universidades de Brown y Columbia han estimado que, para casos de macrosomía fetal, se necesitarían 3,695 cesáreas de emergencia para prevenir una lesión permanente del plexo braquial.
¿Cómo son tratadas las lesiones del plexo braquial?
Cerca del 50% de las lesiones del plexo braquial se sanan por sí solas, muchas sin ninguna intervención médica. Incluso en aquellos niños que requieren tratamiento, muchos podrán recuperar su función motora casi normal en el brazo afectado. Con frecuencia se recomienda terapia física para fortalecer los músculos que de otra manera no se ejercitarían y aumentar el rango de movimiento.

En casos graves, los pediatras recomendarían una operación quirúrgica. Las cirugías para una lesión del plexo braquial generalmente tienen dos objetivos: remover el tejido cicatrizante que se haya acumulado alrededor del nervio afectado y en el evento que la remoción del tejido cicatrizante no fuera suficiente para mejorar la función nerviosa, reemplazar el nervio dañado con un nervio donado. Cuando se requiere un injerto de nervio, el procedimiento más común es remover un nervio sano de la pantorrilla del niño e injertarlo para reemplazar la sección de nervio lesionado en el plexo braquial.

